脳神経外科における卒後初期臨床研修と
初期臨床研修修了後の進路について(専門医研修等)
脳神経外科
1. 基本方針
-
1)
臨床に関して
脳血管障害、脳腫瘍、神経外傷、機能神経外科、脊髄脊椎疾患を含む神経外科領域全般の基本的診療能力、治療方針決定能力を有した上で、下記専門領域研修に従事する。加えて、救急災害科との連携による救急医療と、小児科、脳神経小児科との連携により小児脳神経外科領域にも力を注いでいる。
- 脳血管障害
- 脳血管内治療
- 悪性脳腫瘍
- 良性腫瘍、頭蓋底外科
- 間脳下垂体腫瘍
- 機能脳神経外科
- 脊髄、脊椎疾患
- 小児脳神経外科
- 2) 卒後初期臨床研修を修了した上で、1年間は脳神経外科全般の臨床研修を、受持ち医として行う。受け持ち医として手術にも参加し、研修を行なう。(鳥取大学医学部附属病院にて行うことを原則とする。)なお初期臨床研修時に、すでに入局している場合は、その後期7ヶ月を脳神経外科臨床研修としてスタートできる。
- 3) 2)の後、脳神経外科の教育関連病院において、患者治療管理能力、手術手技研修を発展させる。
-
4)
研究に関して
大学院に進学することを原則として研究に従事することが可能で、医学博士取得が可能となる。 - 5) 全員に国内外での留学、研修、技術練磨の機会を得ることができる。
2. 受け入れの身分(初期臨床研修終了後)
- 1) 医員または助教
-
2)
大学院生(社会人特別選抜)
- ・医学系研究科博士課程(4年制)
3. 大学院進学に関して
(初期臨床研修期間の2年間は大学院の在学は困難。但し、卒後ただちに大学院進学は可能であるが、その場合、初期臨床研修は大学院修了後となる。
-
1)
進学の時期
脳神経外科では、本人の希望により、卒後3年目以降いつでも進学が可能。 -
2)
コース
-
・医学系研究科博士課程
- ※社会人特別選抜(本院医員、助教あるいは一般病院での勤務医の身分のままで入学が可能)
-
※脳神経外科関連領域のテーマで、国内は他研究施設、ならびに国外研究機関での研究が必要とした場合は研究科委員会の許可のもとに国内ならびに海外留学も可能。(本人の希望を重視する)
初期臨床研修と研修修了後の研修過程について
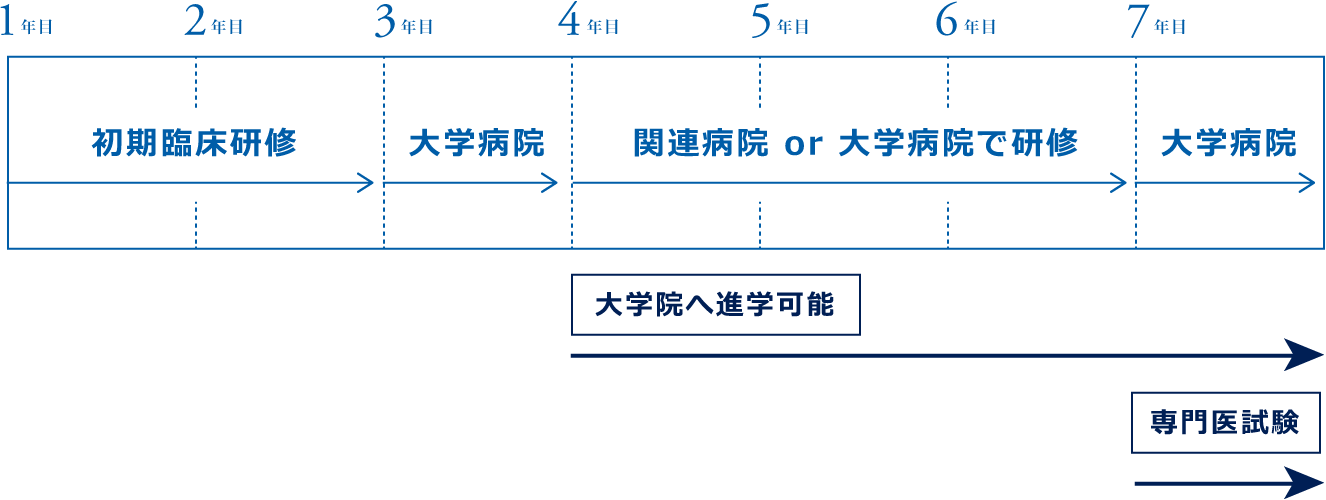
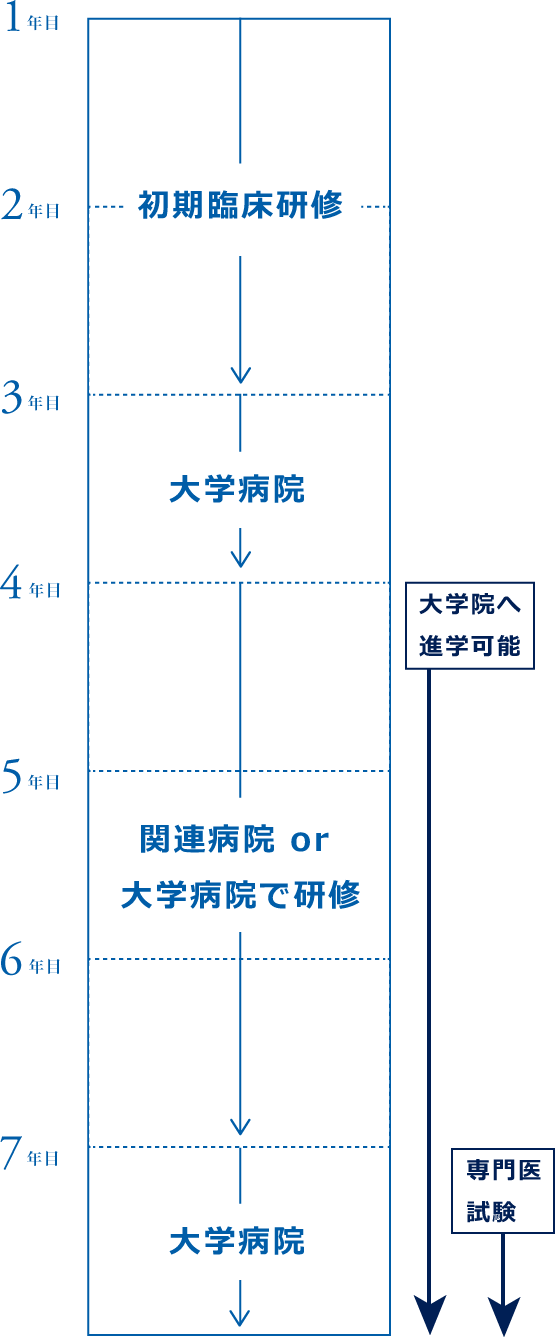
- 初期臨床研修中は可能であれば3〜7ヶ月脳神経外科で研修する
- 卒後3年目は大学病院で様々な分野の症例を受け持つ
- 卒後4年目から6年目まで関連病院もしくは大学病院でさらに多くの症例を受け持つ
- 卒後3年目より大学院(社会人特別選抜)への進学が可能である
- 卒後7年目は大学病院で勤務し、脳神経外科専門医試験を受ける(8週間ベットフリー)
-
・医学系研究科博士課程
4. 診療分野ならびに特徴ある診療内容
診療分野
-
1)
脳血管障害
脳内出血、クモ膜下出血、脳梗塞、脳動静脈奇形、もやもや病、一過性脳虚血発作、頚部内頚動脈狭窄症など -
2)
脳、脊髄腫瘍
グリオーマ、髄膜腫、下垂体腫瘍、聴神経腫瘍、髄芽腫、胚細胞性腫瘍、転移性脳腫瘍、脳悪性リンパ腫など -
3)
神経外傷
急性硬膜外・下血腫、慢性硬膜下血腫、頭部外傷一般など -
4)
機能脳神経外科
てんかん、三叉神経痛、顔面痙攣、頑痛、不随意運動など -
5)
脊髄、脊椎疾患
頚椎症、脊髄空洞症、椎間板ヘルニア、後縦靭帯骨化症など -
6)
小児神経外科疾患
先天性水頭症、クモ膜のう胞、脊髄髄膜瘤など -
7)
脳神経救急
突然の意識障害、頭痛、片麻痺などをきたす疾患。1)~6)の緊急性を要する病状
以上、脳神経外科領域の全ての疾患の基本的な診療、治療を行える体制を24時間完備させている。
特徴ある診療内容
-
1)
脳血管障害
- 急性期破裂脳動脈瘤のクリッピング術(各種最新機器を使用)
- 脳動脈瘤のコイル塞栓術 (日本脳神経血管内治療学会指導医在籍, 研修指定施設に認定)
- 脳血管れん縮予防のための全身管理(脳槽灌流など)、新規治療
- 高齢者脳血管障害に対する積極的な治療法の開発
- 椎骨脳底動脈解離性動脈瘤の新しい治療方針
- 経皮的頭蓋内血流ドップラーによる血流測定
- 3D-CTA, MRA などから得られる脳血管画像情報の治療応用
-
2)
脳腫瘍
- 悪性脳腫瘍に対する化学療法 (テモダール、PAV療法、大量MTX療法など がん治療認定医在籍)
- ナビゲーションシステム,diffusion tensor imaging等を使用したMulti-modality手術
- グリオーマにおける遺伝子解析に基づいた集約的テーラーメード治療
- 運動野近傍あるいは頭蓋底腫瘍に対する体性感覚誘発電位などのモニタリングの手術応用
- 言語野近傍部腫瘍に対する覚醒下手術の応用
- 下垂体腫瘍に対する内視鏡支援下経鼻的手術
- 脳幹誘発電位、顔面神経モニタリングなどの手術応用
- 術中迅速脳腫瘍病理診断と治療戦略
-
3)
定位脳手術
- 駒井式定位脳手術
- レクセル定位脳手術
- てんかん手術
- 不随意運動に対する手術
-
4)
小児脳神経外科
- 胎児診断と早期水頭症手術
- 小児脳腫瘍の手術
- 脊髄髄膜瘤の形成外科的修復を含めた手術
- 先天奇形の手術
5. 取得可能な学会認定医・専門医
- 1) 日本脳神経外科学会認定専門医
- 2) 日本脳卒中学会専門医
- 3) 日本血管内手術専門医・指導医
- 4) がん治療認定医機構認定医
- 5) 内視鏡学会技術認定医
-
※日本脳神経外科学会認定専門医を取得するには、卒後6年間の脳神経外科学の研修後に試験を受けることができる。権威ある専門医資格であるため、受験を希望される場合は大学に席をおき、試験前は2ヶ月間ベッドフリーなり、受験にむけて勉強をする機会が与えられる。なお初期臨床研修時に入局していれば、日本脳神経外科学会の入会の手続きが行われ、期間として初期臨床研修2年間がカウントされる。
6. 専門医研修施設
- 1) 鳥取大学医学部附属病院
- 2) 脳神経外科関連病院
7. 脳神経外科教育関連病院
- ※ 鳥取県立中央病院(鳥取県) 常勤2名
- ※ 鳥取市立病院(鳥取県) 常勤2名
- ※ 野島病院(鳥取県) 常勤3名
- ※ 鳥取県立厚生病院(鳥取県) 常勤2名
- ※ 山陰労災病院(鳥取県) 常勤2名
- ※ 高島病院(鳥取県) 常勤1名
- ※ 済生会境港総合病院(鳥取県)
- ※ 松江市立病院(島根県) 常勤2名
- ※ 松江生協病院(島根県) 常勤1名
- ※ 津山第一病院(岡山県)
8. 脳神経外科における研究面での展開
-
1)
現在進行中の研究
(1) 脳血管障害関連
- ※脳血管れん縮と過酸化脂質
- ※脳虚血後の脳浮腫のメカニズム
- ※脳虚血とcPLA との関連
- ※椎骨脳底動脈解離性動脈瘤の再破裂の疫学と治療指針
(2) 脳腫瘍関連
- ※移植脳腫瘍の応用
- ※神経系腫瘍とヒストンアセチル化の関連
- ※脳腫瘍の分子病理、増殖能と予後情報
- ※グリオーマ悪性化に関わる遺伝子研究
- ※下垂体腫瘍の分子病理
(3) 機能、解剖
- ※ラットてんかんモデル
- ※放射線誘発cortical dysplasia モデル
- ※cadaver による頭蓋底微小解剖
- ※兎の頭蓋骨形成に関わるメカニズムと人応用
(4) 共同研究施設・国内外留学先実績
【国内】
- ※国立がん研究センター
- ※旭川医科大学脳神経外科
- ※大津市民病院・脊椎脊髄外科
- ※帝京大学医学部形成外科
- ※虎の門病院脳神経血管内治療科
- ※東京都立神経センター
- ※埼玉医科大学総合医療センター 高度救命救急センター
- ※旭川赤十字病院脳神経外科
- ※岡山大学形成外科
- ※その他鳥取大学医学部、各研究教室
【国外】
アメリカ合衆国
- ※アメリカ国立環境衛生科学研究所(NIH/NIEHS)
- ※クリーブランド研究所
- ※ルイジアナ州立大学
- ※カロライナ脳科学研究施設
- ※デューク大学脳神経外科
スウェーデン
- ※カロリンスカ研究所
フランス
- ※パリ12大学附属アンリ・モンドール病院
ドイツ
- ※ハンブルク大学脳神経外科
- ※マリエン病院病理
-
2)
研究における将来展望
-
1)
神経再生医療への臨床応用化にむけたプロジェクト
脳卒中後、頭部外傷後、脳腫瘍摘出後の運動麻痺の患者に対する幹細胞移植による治療計画。自家骨髄幹細胞より得られた神経幹細胞を脳内定位的注入することで、機能回復を期待する。 - 2) グリオーマ悪性化に関わる新規遺伝子の同定と腫瘍幹細胞を使用した基礎研究プロジェクト
- 3) クモ膜下出血後脳血管れん縮の完全征服に関する基礎研究プロジェクト
- 4) 脳機能部位同定とコンピューター誘導下ロボット手術に関するプロジェクト
-
1)
神経再生医療への臨床応用化にむけたプロジェクト
教授1名、准教授1名、講師1名、助教6名
さらに詳細な説明をお聞きになりたい方のための問い合わせ先
脳神経外科教室
電話番号:0859-38-6767(代表)
主任教授 黒﨑雅道
統括医長 宇野哲史